Sintomas e tratamento da pancreatite, seleção de dieta
- Razões para o desenvolvimento de pancreatite
- Pancreatite aguda
- Sintomas de pancreatite aguda
- Tratamento da pancreatite aguda
- Pancreatite crônica
- Sintomas de pancreatite crônica
- Tratamento da pancreatite crônica
- Dieta para pancreatite
- Remédios populares
- Prevenção
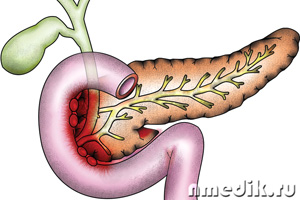 A pancreatite é uma inflamação do pâncreas. O pâncreas é a segunda maior glândula do nosso corpo. Desempenha importantes funções secretoras: a função intrasecretora é a produção dos hormônios insulina, lipocaína e glucagon, a função exócrina se expressa na liberação de suco pancreático no duodeno, que neutraliza o conteúdo ácido do estômago e participa do processo de digestão .
A pancreatite é uma inflamação do pâncreas. O pâncreas é a segunda maior glândula do nosso corpo. Desempenha importantes funções secretoras: a função intrasecretora é a produção dos hormônios insulina, lipocaína e glucagon, a função exócrina se expressa na liberação de suco pancreático no duodeno, que neutraliza o conteúdo ácido do estômago e participa do processo de digestão .
Um ducto interno passa pela glândula e se abre no duodeno, onde também se abre o ducto biliar. Juntos eles formam uma ampola comum. Em um estado saudável da glândula, a pressão no ducto pancreático é maior do que no ducto biliar para evitar o refluxo da bile e do conteúdo intestinal. Se a diferença de pressão for perturbada, a saída do suco pancreático torna-se difícil, o que causa uma série de distúrbios que levam ao fato de a glândula começar a se digerir. Isso causa inflamação ou pancreatite.
Razões para o desenvolvimento de pancreatite
- Intoxicação alcoólica do corpo
- Doenças da vesícula biliar e seus dutos
- Doenças do duodeno
- Lesões internas
- Uso prolongado de medicamentos como antibióticos, anticoagulantes indiretos, imunossupressores, sulfonamidas, Brufen, paracetamol, indometacina, estrogênios e hormônios glicocosteroides
- Infecções anteriores (hepatite B e C, caxumba , etc.)
- Hiperlipidemia
- Hiperparatireoidismo
- Doenças vasculares
- Inflamação do tecido conjuntivo
- Pedras no ducto excretor da glândula
Existem dois tipos de pancreatite:
- Apimentado
- Crônico
Pancreatite aguda
A pancreatite aguda é um processo inflamatório expresso na autólise enzimática (autodigestão) do pâncreas. Nas formas graves e avançadas pode ocorrer necrose de parte do tecido glandular e de tecidos de órgãos e vasos próximos, bem como ocorrência de infecções secundárias no local da inflamação.
Existem 5 formas de pancreatite aguda:
- A forma intersticial é um inchaço grave do próprio pâncreas.
- Forma hemorrágica - hemorragia no tecido glandular.
- A necrose pancreática na forma aguda é o aparecimento de focos de decomposição em uma glândula compactada.
- A colecistopancreatite aguda é uma inflamação aguda simultânea do pâncreas e da vesícula biliar.
- A pancreatite purulenta é a presença de focos de fusão purulenta na glândula.
Sintomas de pancreatite aguda
O primeiro sintoma é uma dor intensa na região abdominal, a dor pode estar localizada em várias partes do abdômen. Quando a cabeça do pâncreas está inflamada, há dor no hipocôndrio direito, quando o corpo da glândula está inflamado, a dor irradia para a região epigástrica; se a inflamação começar na cauda da glândula, a dor será na região epigástrica; o hipocôndrio esquerdo. Se houver inflamação extensa de toda a glândula, a dor pode ser intensa. Em casos raros, a dor pode irradiar para as costas ou atrás do esterno, para a região da omoplata esquerda.
A segunda cadeia de sintomas pode incluir boca seca, arrotos, soluços, náuseas ou até vômitos intensos. Além disso, em casos raros, é observada icterícia. A temperatura sobe, a língua fica coberta por uma saburra espessa, aparece suor abundante e a pele fica muito pálida.
Tratamento da pancreatite aguda
Em primeiro lugar, é necessária uma hospitalização imediata, uma vez que o tratamento oportuno pode prevenir a necrose tecidual. Os primeiros quatro dias exigem repouso absoluto e o consumo de alimentos deve ser reduzido ao mínimo. Beba de preferência alcalina, como solução de refrigerante ou água mineral Borjomi. No hospital, a lavagem gástrica é feita por meio de sonda, além de injeções com medicamentos para tratar a glândula e antibióticos para prevenir o desenvolvimento de infecção secundária. Se a causa da inflamação forem pedras no ducto, será necessária uma intervenção cirúrgica para removê-las.
Pancreatite crônica
A pancreatite crônica geralmente se desenvolve no local de uma forma aguda tratada de forma incompleta. Também pode ser consequência de inflamação em outros órgãos do trato digestivo. A pancreatite crônica também pode ser causada pelo alcoolismo. A forma crônica se expressa na inflamação progressiva do pâncreas, o que leva à lenta substituição do tecido glandular por tecido incapaz de desempenhar sua função. A inflamação pode afetar toda a glândula e suas partes individuais.
Existem 4 formas de pancreatite crônica:
- Assintomático - a inflamação não se faz sentir.
- Doloroso – expresso por dor leve e constante na parte superior do abdômen, com exacerbação da dor intensificando-se acentuadamente.
- Recorrente – a dor aguda aparece apenas durante as exacerbações.
- Pseudotumor - esta forma é extremamente rara. Nesse caso, a cabeça da glândula cresce com tecido fibroso e aumenta de tamanho.
Sintomas de pancreatite crônica
O apetite piora gravemente, aparecem arrotos, náuseas e vômitos, e como resultado o paciente perde peso significativo. Há aumento da salivação e formação de gases nos intestinos, e o funcionamento do trato digestivo é perturbado. Evacuações intestinais anormais são comuns, a comida sai parcialmente não digerida e a diarreia não é incomum.
Dor na parte superior do abdômen e nas costas, dependendo de qual parte da glândula está inflamada. Alimentos gordurosos e condimentados ou álcool podem agravar a doença na forma de queimação ou dor incômoda.
Tratamento da pancreatite crônica
No tratamento da pancreatite crônica, os esforços visam aliviar a dor e prevenir a destruição do pâncreas. São utilizadas reposição enzimática e terapia antibacteriana. A doença não é completamente curável. O paciente deve tomar medicamentos ao longo da vida, caso contrário o processo inflamatório voltará a progredir.
Durante uma exacerbação, recomenda-se hospitalização, repouso absoluto por 2 a 3 dias, consumo de bebidas alcalinas e jejum.
Dieta para pancreatite
A tarefa mais importante na pancreatite aguda é reduzir a carga sobre a glândula inflamada e proporcionar-lhe o máximo descanso. Dado que o pâncreas desempenha um papel vital no processo de digestão e é ativado em todas as refeições, a forma mais eficaz de garantir o seu descanso durante uma exacerbação é o jejum.
Durante o período de recusa alimentar, o paciente deve beber pelo menos um litro e meio de líquido. Você pode beber água, água mineral sem gás, rosa mosqueta ou infusões de ervas, ou chá fraco. O líquido deve ser ingerido em pequenas porções. O início da alimentação após o jejum é muito individual e depende do estado geral do paciente e das indicações laboratoriais e instrumentais.
O tratamento da pancreatite crônica é complexo. Um dos componentes mais importantes do tratamento é a dieta. A exacerbação da doença ocorre mais frequentemente nos momentos em que o paciente viola a dieta ou ingere álcool. A dieta é uma influência contínua no pâncreas e a melhor medida preventiva contra as exacerbações. É importante lembrar que a pancreatite é uma doença incurável e a dieta deve ser contínua.
A alimentação deve ser balanceada, mas com poucas calorias. É aconselhável consumir mais alimentos líquidos ou semilíquidos, fervidos ou cozidos no vapor. Você deve comer alimentos em pequenas porções, 5-6 vezes ao dia.
É muito importante comer alimentos proteicos suficientes. Ao preparar pratos de carne, primeiro ferva-o até ficar meio cozido, depois você pode assá-lo ou cozinhá-lo no vapor. Certifique-se de comer queijo cottage fresco. Os vegetais mais úteis são a cenoura cozida e a abóbora. Mingau é recomendado. Você pode comer ensopados, caçarolas, tortas sem carne, sopas e legumes e frutas assados. A couve marinha é útil; contém cobalto, que normaliza o funcionamento do pâncreas.
Tudo que é gorduroso, azedo, picante e frito é proibido. Não coma fast food ou alimentos ricos em ingredientes não naturais. O álcool também é totalmente proibido.
Não é recomendado comer cogumelos, miudezas, comida enlatada ou grande quantidade de ovos (a norma é um ou dois ovos por semana). Evite o consumo frequente de óleos vegetais e animais, não mais que 50 g por dia. Minimize o consumo de espinafre, ruibarbo, azeda e rabanete. Não abuse de legumes e alimentos ricos em fibras. É aconselhável excluir marinadas e bebidas carbonatadas.
Açúcar e doces podem ser consumidos se o diabetes não tiver se desenvolvido. Mas tente não abusar, pois a insulina, que decompõe os açúcares, é produzida em quantidades insuficientes pelo órgão doente. Os temperos que você pode usar incluem baunilha, endro, canela e cominho.
Compotas de frutas frescas e geleias serão uma bebida saudável. Você pode beber todos os sucos, exceto frutas cítricas.
Remédios populares
Tomar infusões de ervas restaura a força enfraquecida do corpo e ajuda a impedir a progressão da doença. Mas ele não cancela as ordens médicas. Além disso, para evitar agravamentos da doença, é importante seguir uma dieta alimentar. Se uma exacerbação ainda começar, vale a pena mudar para o jejum e aumentar a quantidade de infusões que você bebe.
- Coleção de ervas. Misture partes iguais de sementes de endro, erva de São João, mil-folhas e cavalinha, vagens de feijão, roseira brava e raízes de galanga. Adicione metade da erva celidônia, é venenosa, então deve sobrar um pouco. Despeje duas colheres de sopa da mistura em meio litro de água fervente e deixe fermentar por oito horas. Tome um terço de copo três vezes ao dia, meia hora antes das refeições. O curso do tratamento é de 6 a 8 semanas, seguido de uma pausa de pelo menos uma semana. Durante uma exacerbação, devem ser preparadas três colheres de sopa da mistura.
- Coleta para restauração parcial de tecido glandular. Misture duas colheres de sopa cheias de sementes de endro, bem como duas colheres de sopa de flores de imortela e frutos de espinheiro esmagados, adicione uma colher de sopa de flores de camomila. Despeje a mistura em três copos de água, leve para ferver em fogo baixo e desligue. Legal, coe. Tome meio copo após cada refeição. Curso até dois meses.
- Bigode dourado Pegue 3 folhas de bigode dourado, cada folha deve ter no mínimo 20 cm. Corte as folhas e ferva em três copos de água por 20 minutos. Variedade. Comece a tomar com uma colher de sopa de decocção aos poucos, aumentando a dose para 150 ml por dia.
- Dentição tardia. A planta restaura até tecidos moribundos. Para preparar a infusão, despeje uma colher de sobremesa de cravo com um copo de água fervente e deixe fermentar por uma hora. Tome um quarto de copo três vezes ao dia, meia hora antes das refeições. Curso por um mês, depois uma pausa por uma semana.
- Limões. Pegue um quilo de limões com casca, mas sem sementes, e 300 g de salsa e alho. Moa os ingredientes em uma panela e deixe em infusão em local fresco por uma semana. Tome uma colher de chá antes das refeições.
- Suco de batata. Lave bem 3 batatas e 2 cenouras. Corte os olhos das batatas. Passe por um espremedor. Meia hora antes das refeições, beba 200 g de suco, tratamento por uma semana e depois intervalo de 7 dias. São necessários um total de três cursos.
- Suco de chucrute. Este suco contém uma substância que tem um efeito benéfico no funcionamento do pâncreas. Você pode beber o quanto puder, é aconselhável beber pelo menos duas colheres de sopa antes de cada refeição.
- Geléia de aveia. Pegue a aveia e deixe-a de molho em água por alguns dias até que brote. Em seguida, seque os grãos germinados e triture-os até formar farinha. Cozinhe geleia fresca com farinha uma vez por dia.
- Coleta para melhorar o funcionamento do sistema biliar. Tome proporções iguais de anis, erva knotweed, erva de São João, seda de milho, raízes de dente de leão, erva violeta tricolor e celidônia. Despeje três colheres de sopa da mistura em três copos de água fervente e cozinhe por 10 minutos em fogo baixo. Variedade. Tome um copo da decocção três vezes ao dia antes das refeições.
- Coleção analgésica, antiespasmódica e antimicrobiana. Moa e misture partes iguais de raízes de elecampane, espinheiro, hortelã-pimenta e camomila. Prepare uma decocção deles, que você toma quente três vezes ao dia, dois terços de um copo antes das refeições.
- Coleção colerética. A coleção inclui as seguintes ervas: elecampane, erva de São João, calêndula, camomila, raízes de bardana, absinto, erva do pântano, cavalinha, tripartida e sálvia. Pegue todos os componentes em partes iguais, pique e misture. Despeje uma colher de sopa da mistura em um copo grande de água fervente e deixe fermentar por uma hora. Variedade. Tome a infusão meia hora antes das refeições, um terço de copo três vezes ao dia.
- Infusão de álcool de ervas. Pegue uma colher de sopa de ervas imortela, chicória e verbasco. Misture as ervas e despeje sobre elas uma garrafa de vodka. Deixe fermentar por três dias. Tomar 10 gotas por 100 ml de água três vezes ao dia antes das refeições.
- Coleção de ervas. Tome três colheres de sopa de erva de São João e ervas de erva-mãe e seis colheres de sopa de flores imortais. Despeje uma colher de sopa da mistura em um copo de água fervente e deixe fermentar por uma hora. Variedade. Tome meio copo três vezes ao dia, meia hora antes das refeições.
- Coleção de ervas. A coleção inclui três partes de flores de calêndula, flores de imortela, sementes de linho, casca de espinheiro e erva de tomilho, cinco partes de erva de agrimônia, quatro partes de folhas de hortelã e roseira brava, duas partes de flores de camomila e frutos de endro. Moa todos os ingredientes e misture. Despeje duas colheres de sopa da mistura em meio litro de água fervente e deixe em infusão durante a noite. Coe pela manhã. Tome um terço de copo três vezes ao dia, meia hora antes das refeições. O curso do tratamento é de seis a oito semanas. Depois, uma pausa de uma semana.
Leia também: Tratamento da pancreatite com especiarias .
Prevenção
A prevenção é diferenciada:
- Primário – inclui a prevenção da formação de uma forma crônica da doença.
- Secundário – prevenção de exacerbações na pancreatite crônica.
A prevenção primária inclui um tratamento completo e de alta qualidade da pancreatite aguda em ambiente hospitalar. Muitos pacientes interrompem o tratamento depois de se sentirem melhor. É importante saber que a inflamação persiste muito depois do desaparecimento dos sintomas clínicos. Você pode não sentir dor, mas, ao mesmo tempo, uma doença não tratada pode se transformar em uma forma crônica e incurável .
A prevenção secundária inclui:
- Exclusão completa do álcool.
- Adesão ao longo da vida às recomendações dietéticas.
- Evitar medicamentos que danificam o pâncreas.
- Tratamento oportuno de infecções crônicas, como sinusite, cárie, colecistite e outras.
- Fora da exacerbação